Cuando el bisturí puede esperar: antibióticos frente a cirugía en la apendicitis
Durante más de un siglo, el diagnóstico de apendicitis aguda llevaba implícita una conclusión casi automática: quirófano. El apéndice inflamado debía extirparse antes de que se rompiera y provocara una peritonitis potencialmente mortal. Era una verdad clínica sólida, repetida en manuales, urgencias y facultades de medicina. Pero una investigación reciente vuelve a agitar una pregunta incómoda: ¿y si, en muchos casos, los antibióticos fueran suficientes?
26 de Febrero de 2026
Tiempo medio de lectura (minutos)
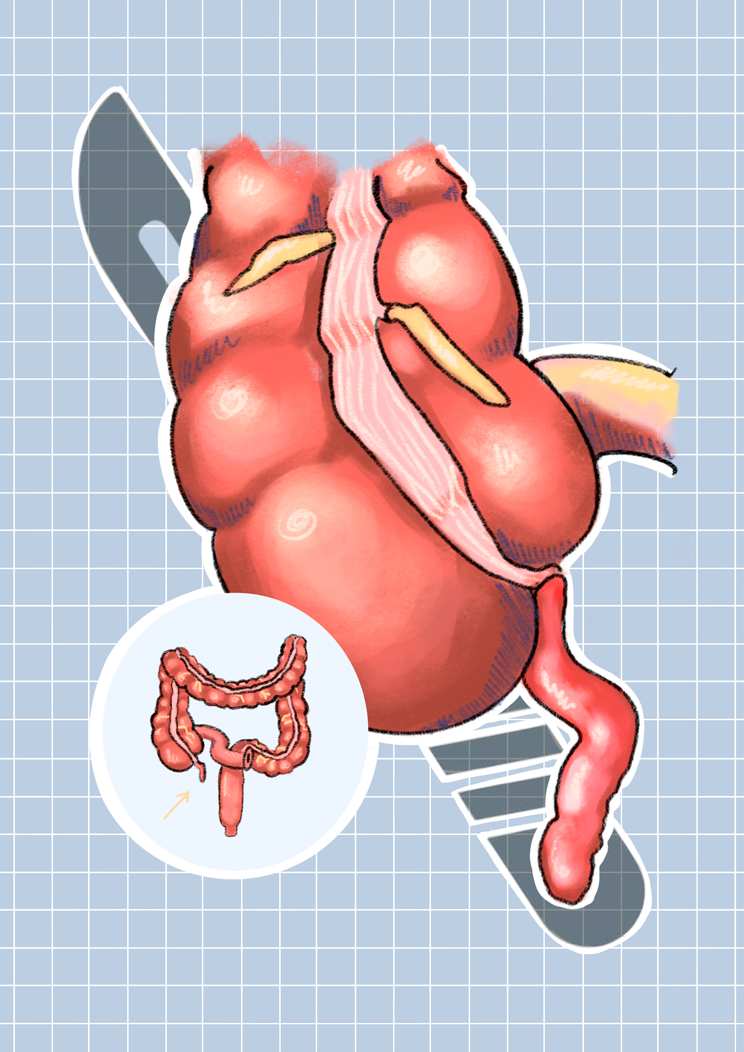
La apendicitis, una urgencia clásica
La apendicitis es una de las causas más frecuentes de cirugía abdominal urgente. Se produce cuando el apéndice —una pequeña prolongación del intestino grueso— se inflama, generalmente por obstrucción. El riesgo es claro: si no se trata a tiempo, puede perforarse y provocar una infección grave.
Desde finales del siglo XIX, la respuesta médica fue la apendicectomía. La cirugía salvó incontables vidas y se convirtió en uno de los procedimientos más rutinarios del mundo. La lógica parecía incuestionable: eliminar el órgano problemático antes de que cause daños mayores.
Sin embargo, la medicina contemporánea ya no se conforma con la tradición. Quiere datos.
El ensayo que reabre el debate
En los últimos años, varios ensayos clínicos han comparado dos estrategias en casos de apendicitis no complicada: cirugía inmediata frente a tratamiento exclusivo con antibióticos. Uno de los estudios más relevantes, publicado en una revista médica de alto impacto, siguió a cientos de pacientes durante años para evaluar recaídas, complicaciones y calidad de vida.
Los resultados fueron sorprendentes para muchos clínicos: una proporción significativa de pacientes tratados únicamente con antibióticos evitó la cirugía a corto y medio plazo. Aunque algunos requirieron finalmente intervención quirúrgica, la mayoría no presentó complicaciones graves.
No se trata de afirmar que la cirugía sea innecesaria. Se trata de reconocer que, en determinados casos seleccionados, puede no ser la única opción.
Una medicina más personalizada
El hallazgo no cuestiona la utilidad de la apendicectomía en casos complicados —como perforación o absceso—, donde sigue siendo imprescindible. Pero introduce un matiz importante: la apendicitis no es un fenómeno uniforme. Existen formas más leves, inflamaciones contenidas que pueden responder a antibióticos sin progresar hacia la perforación.
Este enfoque encaja con una tendencia más amplia en medicina: abandonar soluciones únicas y adoptar decisiones basadas en riesgo individual, pruebas de imagen y seguimiento clínico estrecho.
En otras palabras, pasar de «siempre cirugía» a «depende del caso».
Riesgos, beneficios y decisiones
Optar por antibióticos implica aceptar una posibilidad de recurrencia. Aproximadamente uno de cada cuatro o cinco pacientes puede volver a presentar síntomas en los años siguientes. La cirugía, por el contrario, ofrece una resolución definitiva, pero no está exenta de riesgos quirúrgicos, anestésicos o infecciosos.
La pregunta ya no es solo médica, sino ética y práctica: ¿prefiere el paciente evitar una operación inmediata, aunque exista riesgo de recaída? ¿Es viable un seguimiento estrecho en todos los sistemas sanitarios?
La ciencia aporta datos. La decisión final se mueve entre probabilidades y valores personales.
El apéndice, ese órgano olvidado
Curiosamente, durante mucho tiempo el apéndice fue considerado un órgano vestigial, sin función relevante. Investigaciones más recientes sugieren que podría desempeñar un papel en el sistema inmunitario intestinal, actuando como reservorio de microbiota beneficiosa.
Si esta hipótesis se confirma, conservar el apéndice cuando sea seguro hacerlo podría tener implicaciones más amplias de lo que imaginábamos.
Una revolución silenciosa
La historia de la medicina está llena de prácticas que parecían inamovibles hasta que nuevos datos obligaron a revisarlas. La apendicitis podría ser uno de esos casos paradigmáticos: no porque la cirugía desaparezca, sino porque deja de ser automática.
Como ocurrió con el tratamiento de ciertas úlceras gástricas tras el descubrimiento de Helicobacter pylori —tema que ya abordamos en Principia al hablar del Nobel de Medicina de 2005—, el cambio no siempre consiste en añadir tecnología, sino en replantear lo que creíamos seguro.
El bisturí no desaparece. Pero quizá, en algunos casos, pueda esperar.


Deja tu comentario!